Общая характеристика
Согласно статистическим данным, почти 90% людей сталкиваются с головной болью хотя бы раз в год и около 10-15% населения страдает мигренозными приступами, сопровождающимися аурой, тошнотой, повышенной чувствительностью к звукам и свету, изнурительной односторонней головной болью.
Без надлежащего лечения приступ мигрени может длиться от 4 часов до 3 суток, что значительно снижает качество жизни и безусловно влияет на физическое состояние, работоспособность, социальную активность и психологическое состояние человека. Медикаментозная терапия не всегда эффективна в устранении симптомов, а иногда и вообще не дает желаемого результата.
Ботокс от мигрени применяют для блокирования болевых импульсов, расслабления спазмированных мышц, что уменьшает частоту и интенсивность приступов. Начальный эффект ботулинотерапии при мигрени фиксируется уже с первых недель.
С 2010 года ботулотоксин типа А одобрен FDA (US Food and Drug Administration) как результативный метод лечения хронической мигрени.
Когда назначают ботулинотерапию мигрени?
Ботокс от мигрени назначают при следующих показаниях:
- хроническая мигрень (тяжелые приступы головной боли 15 раз в месяц и более);
- хроническая головная боль напряжения;
- частая эпизодическая мигрень (частота приступов 2 в неделю и чаще);
- присоединения к головной боли (боли в затылке и шее);
- медикаментозно-индуцированная головная боль (неэффективность терапии стандартными препаратами);
- давящая или глазная боль во время приступа мигрени;
- кожная / скальповая аллодиния (выраженная болезненность кожи головы);
- мышечная аллодиния (выраженное напряжение перикраниальных и шейных мышц);
- постоянный ежедневный прием противоболевых препаратов;
- алергизация пациента, непереносимость (невозможность использования) медикаментозной терапии;
- противопоказания к назначению анальгетиков, противопароксизмальных препаратов, агранулоцитоз;
- кратковременные ремиссии на фоне стандартной терапии.
Диагностика перед процедурой
Если диагноз «мигрень» еще не установлен или требует подтверждения доктор проводит консультацию и, в случае необходимости, назначает дополнительные обследования:
- МРТ головы с МР ангиографией сосудов головного мозга;
- ЭЭГ (электроэнцефалограмму);
- допплерографическое исследование магистральных сосудов головы и шеи;
- осмотр сосудов глазного дна офтальмологом.
Как проводят инъекции ботокса при мигрени?
Убедившись в правильности диагноза, специалист, в амбулаторных условиях в течение тридцати минут, вводит в определенные точки по периметру головы, мышц затылка и шеи терапевтическую дозу препарата.
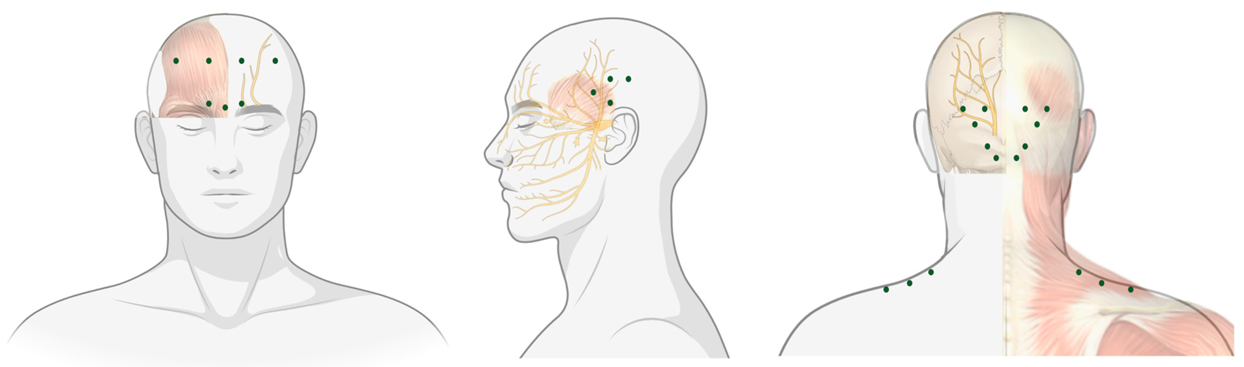
Дозировку ботулотоксина для каждого пациента невролог определяет индивидуально, учитывая все аспекты диагноза пациента и тип головной боли.
С целью достижения стойкого эффекта процедуру необходимо повторить несколько раз с интервалом три-четыре месяца.
Эффект от купирования приступов головной боли в среднем длится три-шесть месяцев, у некоторых пациентов он держится дольше.
Как подготовиться к ботулинотерапии мигрени?
Специальная подготовка к ботулинотерапии хронической мигрени не требуется.
Период восстановления после ботулинотерапии мигрени
После проведения терапии пациент сразу возвращается к привычному образу жизни. Однако существует ряд рекомендаций, которых следует придерживаться:
- первые 4 часа после инъекций необходимо сохранять вертикальное положение тела;
- первые сутки после ботулинотерапии мигрени нежелателен массаж лица и шеи, в частности зон, где происходили инъекции;
- последующие 14 дней следует воздержаться от употребления алкоголя, посещения сауны, бани, любых «прогревающих» манипуляций;
- на протяжении 4 месяцев после терапии не советуют принимать антибиотики из группы «аминогликозидов» и «тетрациклинов».
Противопоказания к проведению ботулинотерапии мигрени
Инъекции ботокса при мигрени - современный метод лечения, имеющий немногочисленные противопоказания. Среди них:
- индивидуальная непереносимость,
- миастения (заболевания нервно-мышечного синапса),
- инфекция в месте введения препарата,
- беременность,
- грудное вскармливание,
- гемофилия (нарушение свертывания крови),
- прием антибиотиков-аминогликозидов, антикоагулянтов, антиагрегантов, сибазона, баклофена, пенициламина, хинина, блокаторов кальциевых каналов,
- воспалительные заболевания в острой стадии,
- хронические обструктивные заболевания легких.
